
1. Profitti privati e Salute Pubblica
Quando nel 1997 furono immessi sul commercio i farmaci per l’HIV, il continente africano contava milioni di contagiati. L’AIDS era la prima causa di morte, causandone 2,3 milioni all’anno. Ma i prezzi imposti erano tali da non consentire ai governi dei paesi africani di acquistare il farmaco per chi ne avesse bisogno. Il governo del Sudafrica, guidato all’epoca dal presidente Mandela, soprattutto sulla spinta delle larghe mobilitazioni popolari, promulgò il “Medicines act”, una legge che prevedeva la possibilità di produrre i farmaci localmente, in deroga ai brevetti, ed importarli a prezzi più sostenibili.
I farmaci antiretrovirali, se presi in maniera continuativa, consentono alle persone che hanno contratto il virus dell’HIV di non sviluppare la malattia e di non trasmetterla né ai partner sessuali né ai figli durante la gestazione e il parto. Consente quindi alle persone infette di continuare a svolgere una vita normale, mettendo al riparo le persone care dalla infezione e assicurando un’aspettativa di vita quasi sovrapponibile a quella delle persone sieronegative.
La decisione del Sudafrica fu impugnata dalle aziende farmaceutiche, che pretesero che fosse rispettato il diritto di proprietà intellettuale, che vincolava il paese ad acquistare il farmaco dall’azienda produttrice, senza poterlo produrre per conto proprio. La battaglia legale è durata quattro anni, al termine dei quali le aziende hanno ritirato la causa contro il governo sudafricano, anche grazie alla spinta di una campagna di mobilitazione dell’opinione pubblica internazionale. Quattro anni che, come dichiarò Mandela, non erano passati senza danno.
In tale periodo infatti l’AIDS aveva colpito 4 milioni di sudafricani e determinato la morte di 400.000 persone (cfr. HIV/AIDS mortality trends pre and post ART for 1997 – 2012 in South Africa Have we turned the tide?). Anche sulla spinta di tali eventi, nel novembre del 2001 i partecipanti alla conferenza del WTO tenutasi a Doha adottarono in merito una dichiarazione (conosciuta come Dichiarazione di Doha sull’Accordo TRIPS e la salute pubblica) che propose soluzioni flessibili nell’eludere i diritti di brevetto per un migliore accesso ai farmaci essenziali al fine di combattere in modo efficace malattie come l’HIV/AIDS, la tubercolosi o la malaria e per garantire l’approvvigionamento dei principali medicinali dei paesi in via di sviluppo.
Al maggio 2021 il monitor della Organizzazione Mondiale della Sanità per il COVID19 riporta i seguenti dati: 151 milioni di casi di contagio convalidati, tra cui 3 milioni e 173 mila morti, 1 miliardo di dosi di vaccino somministrate (a fronte di una popolazione mondiale di oltre 7 miliardi e 860 milioni di abitanti).
E’ ora di abrogare i brevetti sui Vaccini per tutelare la Salute pubblica!
2. COME SI SVILUPPA UN FARMACO
Il percorso per la nascita di un nuovo farmaco
Le diverse fasi di studio per lo sviluppo di un nuovo farmaco sono regolate da specifiche norme e linee guida internazionali. BigPharma afferma che i brevetti siano essenziali per supportare il sistema produttivo perché mediamente solo 1 su 5-10 mila molecole arriva con successo alla fine del processo, con costi che possono anche arrivare a superare i due miliardi di euro. Nel decennio 2010-2019, in Italia sono state autorizzate in media 645 sperimentazioni cliniche all’anno (Osservatorio nazionale sulla sperimentazione clinica dei medicinali in Italia, AIFA, 2020). Negli ultimi 5 anni il 74% delle sperimentazioni sono state promosse dalle imprese farmaceutiche, il 26% da soggetti non profit. Gli studi non profit ricadono nell’ampia categoria della ricerca indipendente, e sono promossi da soggetti pubblici, come il Ministero della Salute e AIFA, oppure privati senza scopo di lucro, come associazioni scientifiche, organizzazioni non profit e altro.
Mentre la fase clinica e di produzione è lasciata interamente al privato, la fase di screening e sviluppo dei principi attivi, la valutazione dei meccanismi di azione, gli studi in vitro sulla stabilità e le forme farmaceutiche ovvero tutta quella che viene definita ricerca di base è quasi interamente a carico del sistema pubblico.
Solo dopo, quando le probabilità di indovinare la molecola su cui fare profitto aumentano, entrano in gioco le aziende farmaceutiche che si prendono il rischio calcolato e si fanno carico degli studi preclinici e clinici e della produzione su scala industriale.
Per lo sviluppo del Vaccino COVID19, questo è avvenuto in un tempo molto breve, gli Stati dell’Occidente hanno fornito almeno 8,6 miliardi di dollari per lo sviluppo del vaccino, secondo la società di analisi Airfinity. Gli USA, l’UE e il Regno Unito hanno investito miliardi nel vaccino di AstraZeneca, sviluppato dall’Università di Oxford. La Germania ha investito 445 milioni di dollari nel vaccino sviluppato da Pfizer e dal suo partner tedesco, BioNTech. Il vaccino di Moderna è stato interamente finanziato e co-prodotto dal governo degli Stati Uniti. Mentre le organizzazioni filantropiche hanno contribuito con 1,9 miliardi di dollari. Personalità individuali come Bill Gates, Jack Ma e Dolly Parton hanno dato il loro contributo. Solo 3,4 miliardi di dollari sono stati investiti da privati, in parte dalle aziende farmaceutiche, in parte da finanziamenti esterni. 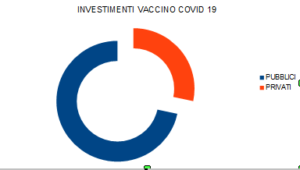
Come è noto, le nazioni a reddito basso – che sono la grande maggioranza -, non hanno quasi nessuna capacità di sviluppare i propri vaccini (Cuba è una delle poche, illustri, eccezioni) e nessuna capacità produttiva propria. Ciò ha lasciato loro poco spazio di manovra per influenzare lo sviluppo ineguale dei vaccini nel mezzo della pandemia.
Nonostante il fatto che Big Pharma abbia fornito solo un terzo dei finanziamenti, chi sta raccogliendo i benefici finanziari? Chi ha stabilito le regole del gioco nella distribuzione e nell’acquisto dei vaccini?
Il 17 dicembre 2020, il giornale fiammingo Het Laatste Nieuws ha pubblicato lo screenshot di un tweet della sottosegretaria al Bilancio belga Eva de Bleeker, la quale ha lanciato in rete per errore i prezzi dei vaccini anti covid 19. La sottosegretaria ha poi cancellato il tweet, ma il giornale HLN lo ha registrato e lo ha pubblicato. Per l’eurodeputato Peter Liese (Cdu Germania), responsabile per la Salute del gruppo Ppe, i prezzi riportati nel tweet pubblicato da Hln sono “realistici”.
Ecco quanto costerà ogni dose secondo il tweet pubblicato dalla sottosegretario De Bleeker:
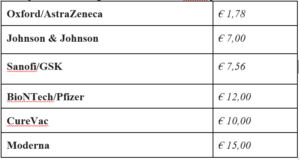 Secondo la tabella, il vaccino Oxford/AstraZeneca è il più economico (1,78 euro a dose). Per Curevac sono 10 euro a dose, per Sanofi/Gsk 7,56 euro a dose, per Johnson & Johnson 8,5 dollari a dose. I prezzi sino ad allora erano rimasti riservati, così come sono tuttora segreti (non agli Stati membri, ma all’opinione pubblica) i contratti di preacquisto siglati dalla Commissione Europea con le case farmaceutiche.
Secondo la tabella, il vaccino Oxford/AstraZeneca è il più economico (1,78 euro a dose). Per Curevac sono 10 euro a dose, per Sanofi/Gsk 7,56 euro a dose, per Johnson & Johnson 8,5 dollari a dose. I prezzi sino ad allora erano rimasti riservati, così come sono tuttora segreti (non agli Stati membri, ma all’opinione pubblica) i contratti di preacquisto siglati dalla Commissione Europea con le case farmaceutiche.
La Commissione Europea si è ben guardata dal confermare le cifre pubblicate da HLN: “Non possiamo pronunciarci – ha risposto il portavoce per la Salute Stefan de Keersmaecker, durante il briefing con la stampa a Bruxelles – i prezzi dei vaccini sono coperti da clausole di confidenzialità per buone ragioni”, tra le quali il fatto che la Commissione “sta tuttora negoziando con altri produttori”, in particolare con l’americana Novavax.”
Questi profitti a BigPharma non bastano, e gli industriali lamentano, come fece qualche anno fa l’ex presidente di confindustria Squinzi “la inadeguata disponibilità nella ricerca pubblica di risorse di alta qualità, disponibili alla collaborazione con le imprese” ed auspicano “nuovi criteri di governance che forzino università ed enti di ricerca pubblici a pianificare strategicamente l’attività di trasferimento tecnologico alle imprese.”
La struttura del prezzo dei farmaci Il ruolo dell’AIFA nella definizione dei prezzi dei farmaci a carico del SSN
Molto spesso i prezzi che le aziende farmaceutiche impongono, a causa del sostanziale monopolio determinato dalla logica dei brevetti, determinano un ostacolo insormontabile per l’accesso alle cure. Sono innumerevoli i casi in cui questo meccanismo ha ritardato la diffusione dei farmaci, causando morti largamente evitabili. Forse il caso più discusso è quello relativo ai farmaci antiretrovirali.
“L’AIFA interviene nel governo della spesa farmaceutica attraverso le procedure di negoziazione del prezzo dei farmaci e di gestione del Prontuario Farmaceutico Nazionale (PFN). Inoltre, effettua il monitoraggio dell’appropriatezza d’uso dei medicinali attraverso lo sviluppo, la gestione e l’analisi dei registri e dei dati di consumo. Effettua la revisione periodica delle Note, strumenti regolatori che definiscono alcuni ambiti di rimborsabilità dei farmaci, aggiornate in base alle nuove evidenze scientifiche e alle necessità della pratica medica quotidiana sul territorio nazionale.
Le valutazioni economiche rappresentano uno strumento per definire il valore di un medicinale in termini di costo-opportunità, dal punto di vista del paziente, del SSN e della società nel suo complesso. L’attività di valutazione economica in AIFA consiste nel valutare il profilo di costo-efficacia e di sostenibilità dei medicinali nell’ambito del processo di definizione della rimborsabilità e del prezzo a carico del SSN.
Il processo di definizione della rimborsabilità e del prezzo dei medicinali prende avvio con la presentazione del dossier di rimborsabilità e prezzo da parte dell’azienda farmaceutica e si conclude con la delibera del CdA dell’AIFA e la successiva pubblicazione in Gazzetta Ufficiale, previo parere della Commissione Tecnico-Scientifica (CTS) e del Comitato Prezzi e Rimborso (CPR). La determinazione del prezzo avviene attraverso la contrattazione tra AIFA e le aziende farmaceutiche (Legge del 24 novembre 2003, n. 326), secondo le modalità e i criteri individuati dalla delibera CIPE n. 3 del 2001. Tale delibera definisce anche il format generale del dossier che le aziende farmaceutiche devono sottoporre all’AIFA, nell’ambito del quale l’azienda è invitata a supportare la proposta di prezzo e di rimborsabilità sulla base di valutazioni farmaco-economiche.”
“I margini di distribuzione, che sono generalmente fissati dai governi, e i tassi dell’IVA (VAT) differiscono significativamente tra i vari Paese europei. In media, circa un terzo del prezzo al dettaglio di un farmaco va ai distributori (farmacisti e grossisti) e allo Stato (cfr. The pharmaceutical industry in figures, EFPIA-The European Federation of Pharmaceutical Industries and Associations, 2020, pag. 14): 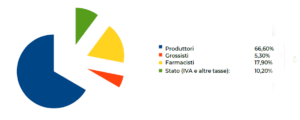 Il mercato dei farmaci, è un mercato dopato da margini di profitti coperti dall’esclusività garantita dai brevetti. Big Pharma si è sempre difesa affermando che questi profitti sono necessari per sostenere i costi di ricerca e che solo un piccolo numero di principi attivi giunge in commercio dopo lunghi anni di tentativi e sperimentazioni.
Il mercato dei farmaci, è un mercato dopato da margini di profitti coperti dall’esclusività garantita dai brevetti. Big Pharma si è sempre difesa affermando che questi profitti sono necessari per sostenere i costi di ricerca e che solo un piccolo numero di principi attivi giunge in commercio dopo lunghi anni di tentativi e sperimentazioni.
Quando parliamo del costo di un farmaco, però, una delle informazioni più importanti che possiamo ottenere dal mercato è la differenza che sussiste tra il farmaco originale e il farmaco generico. I generici (o farmaci equivalenti) sono farmaci prodotti quando il brevetto per un determinato principio attivo è scaduto. In quel caso ogni azienda, ottenendo una autorizzazione alla immissione in commercio (AIC), può liberamente produrre il farmaco. I brevetti scadono dopo 20 anni dal rilascio della prima AIC. Per avere un’idea della differenza basti pensare che il prezzo medio di 16 farmaci con brevetti scaduti nel 2017 è calato di circa il 60%. Ciò vuol dire che se il farmaco Originale costava 10 euro, alla scadenza del brevetto il generico costerà 4.
L’industria che produrrà il generico avrà ancora un sufficiente margine di guadagno che possiamo stimare in maniera conservativa in circa il 75% del prezzo complessivo finale, ovvero a fronte di un costo totale di 1 euro tra materie prime e produzione e spese il profitto sarà di 3 euro.
Ma un farmaco generico è sicuro? Perchè costa così poco?
Due farmaci per essere considerati equivalenti devono poter dimostrare equivalenza chimico-farmaceutica e ed essere bioequivalenti. L’equivalenza chimico-farmaceutica è soddisfatta quando i due preparati contengono lo stesso principio attivo nella stessa quantità e nella stessa forma farmaceutica (compressa, sciroppo, gocce). Per questa ragione, ai produttori di farmaci generici non è richiesto di ripetere test pre-clinici e studi clinici su pazienti. Invece, devono eseguire “studi di bioequivalenza” al fine di dimostrare che un farmaco generico è equivalente e quindi sostituibile con il medicinale di riferimento, definito “originator”. Affinché due medicinali siano sostituibili fra loro, anche nel corso di uno stesso ciclo terapeutico, devono garantire al paziente lo stesso profilo di efficacia e sicurezza
.
Ma perché costano meno? Sicuramente vanno detratte le spese di ricerca e sviluppo e tutti i test clinici che per un farmaco equivalente non sono necessari perchè sono informazioni già conosciute, in quanto fornite da chi ha commercializzato per primo quella sostanza attiva, per cui l’efficacia, la sicurezza e la qualità sono comunque tutelate.
Nonostante questa evidenza scientifica i farmaci generici nell’immaginario collettivo rimangono comunque farmaci si serie B e le quote complessive di mercato dei generici rispetto al loro potenziale massimo è nettamente inferiore al 30% e varia sensibilmente nelle diverse Regioni italiane. I motivi sono diversi, da una scarsa fiducia dei medici prescrittori ad una scarsa influenza dei farmacisti nella scelta.
Le Storture del Sistema
Questo sistema di definizione dei prezzi, che sembra efficientissimo, ha già mostrato diverse volte le sue storture. Nel 2013, ad esempio, la Gilead brevettò un nuovo farmaco contro l’epatite C, il Sofosbuvir (o Sovaldi). Questa molecola consentiva di sconfiggere il virus anche nei casi che erano stati resistenti alle precedenti terapie e con molti meno effetti collaterali. Peccato però che fu venduta ai governi occidentali ad un prezzo esorbitante: negli Stati Uniti d’America ogni pillola era acquistata a mille dollari, l’intero trattamento a 80.000 dollari, tanto che perfino il Senato interrogò l’Azienda circa le ragioni di una tale cifra con una lettera nella quale si manifestava preoccupazione per l’entità della spesa che il governo federale avrebbe dovuto sopportare. Tra la popolazione beneficiaria dei piani medicair e medicaid (le fasce protette da assistenza sanitaria statale negli USA) figuravano circa un milione di affetti da HCV. Per trattarli tutti gli USA avrebbero dovuto investire più di 80 miliardi di dollari. Ma la contrattazione non andò molto meglio negli altri paesi.
In Italia fu patteggiato un “modico” prezzo di 37.000 euro a trattamento. A queste condizioni non ci si poteva permettere di trattare tutti i portatori cronici di HCV, che raggiungevano il milione di persone, ma neanche tutti i 330.000 che avevano già sviluppato Cirrosi, perché la spesa sarebbe stata di circa 13 miliardi di euro, il 60% della spesa farmaceutica pubblica del 2015. Pertanto si è deciso di selezionare solo le 50.000 persone che avevano quadri più gravi, ipotecando quindi comunque una grande quantità di denaro pubblico, ma senza poter tutelare tutte le persone che ne avrebbero potuto beneficiare. La cirrosi infatti è una malattia irreversibile. Quindi, per tutto il tempo che il farmaco è stato sottoposto a questo prezzo le persone che avevano quadri di epatite attiva continuavano a peggiorare, spesso irreversibilmente. Ai medici era affidato l’ingrato compito di spiegare ai pazienti in tale situazione che non potevano accedere al trattamento perché avevano ancora un fegato troppo sano per avere diritto al farmaco.
D’altronde, il profitto che si può generare commercializzando terapie che abbiano questo costo fa gola a molti, e diversi sono stati i casi in cui, pur di ottenere questi profitti, siano stati mistificati i dati o si sia tentato di influenzare in maniera più o meno lecita gli organismi decisori (FDA/EMA).
Nel 2009 l’amministratore delegato di InterMune, è stato condannato negli Stati Uniti per frode telematica relativa alla diffusione di dichiarazioni false e fuorvianti sui risultati di una sperimentazione clinica per verificare l’efficacia di Actimmune (Interferone gamma-1b) come trattamento per la fibrosi polmonare idiopatica (IPF). Le prove al processo hanno mostrato che l’azienda dal febbraio 1998 al 30 giugno 2003 ha commercializzato e venduto Actimmune per il trattamento della malattia mortale IPF nonostante il fatto che Actimmune non fosse approvato dalla Food and Drug Administration (FDA) come trattamento sicuro ed efficace. Il costo di Actimmune per un paziente con IPF per un anno è stato di circa $ 50.000 e la stragrande maggioranza delle vendite di Actimmune era per l’uso non approvato e off-label del trattamento dell’IPF, esattamente l’uso per cui sono stati prodotti dati falsi. Sarebbe un errore però attribuire queste storture a casi isolati o a semplici fenomeni di corruzione.
3. Il virus è il capitalismo.
LA NOSTRA PROPOSTA. RICERCA PUBBLICA – SPESA PUBBLICA – FARMACI PUBBLICI
Il sistema sanitario pubblico, i medici e i pazienti dipendono in modo eccessivo dalle aziende farmaceutiche. Sono le aziende infatti a stabilire le priorità per la ricerca e lo sviluppo di farmaci, a condurre gli studi clinici che servono agli enti regolatori ( FDA ed EMA) per deciderne la commerciabilità. In una fase successiva, sono sempre le aziende a raccogliere i dati di monitoraggio delle reazioni avverse, a decidere quali dati della sperimentazione clinica divulgare, fornire informazioni sui benefici e sui rischi dei farmaci, finanziare le società scientifiche, le conferenze, i convegni, le riviste e le borse di studio. Gran parte della formazione del medici passa per le aziende. Non è difficile capire che tutte queste operazioni sono spesso dettate da logiche di profitto più che dal desiderio di produrre un avanzamento scientifico.
Gli investimenti in ricerca sono una scelta strategica per un paese, permettono il progredire del sapere umano e insieme ad esso il miglioramento delle condizioni di vita delle persone. Mentre i rischi di una ricerca a trazione privata sono ben noti: oltre agli esempi già citati potremmo ricordare come ad inizio 2018 la Pfizer abbia annunciato che avrebbe sospeso la ricerca dei farmaci contro l’Alzheimer perché “scarsamente remunerativa”.
È così che un tema fondamentale per il progresso dell’intera umanità, subisce le logiche capitalistiche di mercato. Un disallineamento netto dunque tra quelli che sono gli interessi della popolazione rispetto alla direzione che la ricerca prende quando a guidarla è il profitto. In questo modo, come possiamo vedere con il vaccino contro il Covid-19, ogni dinamica risulta molto più dispendiosa solo affinché una produzione costante di capitale rimanga in piedi. Possiamo dire che alla fine della giostra avremo pagato i vaccini ben quattro volte: la prima finanziando la ricerca per produrlo, poi stipulando contratti con le multinazionali del farmaco, ancora per risolvere i vari disguidi nella produzione e somministrazione, e in ultimo, il pagamento più caro, quello delle vite umane non protette per il ritardo nella campagna vaccinale mondiale connesso alla persistenza dei brevetti.
È chiaro quindi che solo una ricerca interamente pubblica può ribaltare questo meccanismo e mettere al centro i bisogni delle persone, svincolandosi da ogni interesse privato. Ne è un esempio Cuba, dove i medici nell’ambito della loro formazione sono inseriti in un sistema in cui alla formazione clinica si affianca la formazione alla ricerca, che prevede l’approfondimento di tematiche legate alle problematiche emerse nella popolazione presso la quale hanno svolto assistenza. Un paese come Cuba, che si trova da sessant’anni sotto le pesantissime sanzioni economiche imposte dagli USA, è riuscito, attraverso un sistema diverso, in cui al centro vi sono gli uomini e le donne e non il profitto e le logiche capitalistiche, a produrre un vaccino sicuro e gratuito, pubblico attraverso una ricerca che è al 100% pubblica, rivolta ai bisogni e alle necessità della gente. Tutto è pubblico e fuori dalle logiche del libero mercato: istituti di ricerca, posti di lavoro, compagnie farmaceutiche e così via.
Dopo quello che stiamo vivendo, l’esigenza di una ricerca pubblica al 100% irrompe prepotentemente. Le dinamiche vergognose che caratterizzano la produzione e la distribuzione dei vaccini sono l’emblema del fallimento di un sistema dominato dalle grandi case farmaceutiche, che ha lasciato campo libero alla speculazione sulla pandemia e sulla salute di tutti i cittadini e le cittadine del mondo. Mentre il Nord del mondo, con il 14% della popolazione, si è assicurato più della metà dei vaccini totali previsti, la Pfizer ha alzato il prezzo del suo vaccino del 60%, arrivando a 19,5 euro a dose. È ormai un dato di fatto che i paesi più poveri non riceveranno il vaccino prima del 2023. L’ostacolo più grande verso un’equa distribuzione dei vaccini in tutto il mondo è il brevetto, che le grandi case farmaceutiche che hanno prodotto un vaccino detengono gelosamente, con l’avallo dei governi più ricchi del pianeta.
Se ne è accorta anche l’amministrazione Biden che ha proposto una sospensione dei brevetti sui vaccini con una scelta storica e certamente positiva per le vite di milioni e milioni di uomini e donne che abitano il nostro pianeta.
Se e quando si tramuterà in fatto, a beneficiarne sarà l’enorme maggioranza della nostra Terra; a perderci, come mostrano le quotazioni in Borsa nelle ore successive all’annuncio, saranno le poche grandissime multinazionali di Big Pharma. Ce ne faremo una ragione.
Solo il fatto che il governo degli USA abbia ventilato simile ipotesi ci situa in una fase di possibilità. Quanti di noi un anno fa avrebbero pensato possibile la sospensione della proprietà intellettuale da parte della potenza egemone mondiale? Probabilmente nessuno.
Se oggi si è resa possibile questa proposta statunitense – che dopo mesi e mesi, appoggia quella presentata al WTO a ottobre da parte di Sudafrica e India e sostenuta da più di 100 Paesi – è perché viviamo tempi eccezionali. La pandemia ha fatto irruzione sulla scena e la sta cambiando profondamente. Fin nelle fondamenta.
È quello che hanno capito da subito i movimenti che hanno abbracciato la battaglia per ottenere la sospensione dei brevetti sui vaccini. È merito loro se il tema è stato posto nell’agenda politica globale. Oggi più che chiederci perché l’amministrazione Biden abbia sollevato tale proposta dovremmo domandarci quali spazi si aprano e lavorare per inserirci nella crepa affinché non venga richiusa.
Affinché questa possibile sospensione dei brevetti non sia un “unicum”, ma permetta di sovvertire il principio per il quale la logica del profitto di poche grandi imprese vale più della logica della vita, che è interesse dei nostri popoli.
Sono tempi eccezionali. Tempi terribili. Ma anche tempi in cui torna ad aprirsi una finestra di “possibilità”. I segnali sono evidenti. Non basta osservarli, bisogna dotarsi degli strumenti per spalancarla quella finestra e far entrare finalmente aria nuova, aria pulita.
LINK UTILI
- https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)32000-6/fulltext
- https://vimeo.com/400538929
- https://www.ilfattoquotidiano.it/2019/09/29/big-pharma-controlla-medici-ed-enti-sanitari-ai-pazienti-va-garantita-totale-trasparenza/5485545/
- https://codacons.it/trasferimenti-di-valore-medici/
- https://bmjopen.bmj.com/content/bmjopen/6/6/e011124.full.pdf
- https://bmjopen.bmj.com/content/bmjopen/6/4/e009342.full.pdf
- https://www.cambridge.org/core/journals/journal-of-law-medicine-and-ethics/article/abs/conflicts-of-interest-institutional-corruption-and-pharma-an-agenda-for reform/4CEC666097966ED4E79B775259312813

